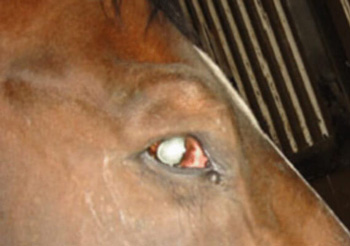
Le tétanos est une maladie neurologique présente en France à laquelle les chevaux sont extrêmement sensibles. Le tétanos est provoqué par la toxine élaborée par la bactérie Clostridium tetani. C'est une maladie mortelle dans 80% des cas, il est donc essentiel de vacciner les équidés.
Causes de la maladie
La maladie est provoquée par une toxine produite par une bactérie anaérobie (se développent en l’absence d’oxygène) : Clostridium tetani.
Cette bactérie forme des spores très résistantes, qui :
- résistent à la chaleur : + de 2h à 90°C, il faut 15 minutes à 100°C pour les détruire. La forme sporulée résiste 6h à 80°C et 15mn à 140 °C ;
- résistent à tous les désinfectants ;
- peuvent survivre + de 32 ans dans le milieu extérieur à l’abri de la lumière (en particulier dans la terre).
Clostridium tetani fait également partie de la flore habituelle du tube digestif des herbivores : ces animaux excrètent quotidiennement de grandes quantités de spores dans leurs crottins. Ceci contamine le milieu extérieur : herbe, foin, paille…
Les climats chauds et humides sont favorables au développement de cette maladie : le tétanos est considéré comme enzootique (présent tout le temps) en zone tropicale.
Transmission
Les principales causes de tétanos chez le cheval sont :
- Le tétanos accidentel après une plaie anfractueuse ou piqûre par un corps étranger.
- Le tétanos post-chirurgical.
- Le tétanos post obstétrical après poulinage.
- Le tétanos ombilical du poulain.
Lorsque ces spores pénètrent dans une plaie profonde (accidentelle ou chirurgicale), elles se trouvent dans de bonnes conditions (chaleur, obscurité, milieu pauvre en oxygène…) pour germer et se multiplier.
La bactérie se met alors à produire des neurotoxines, qui vont atteindre le système nerveux et migrer le long des nerfs.
Le tétanos n’est pas contagieux : il ne se transmet pas d’un individu à l’autre.
Effets des toxines
L’une des toxines bloque la sécrétion des substances inhibant l’influx nerveux.
Il s’ensuit des spasmes musculaires généralisés et convulsions, avec réponse exagérée aux stimulations (comparable à l’effet de la strychnine).
Une autre est responsable de nécrose tissulaire locale, la troisième est responsable de la paralysie des nerfs périphériques.