Causes de la maladie
La piroplasmose est due à l’infection du cheval par deux protozoaires parasites, Theileria equi ou Babesia caballi.
Il faut un vecteur pour transmettre les parasites, une tique.
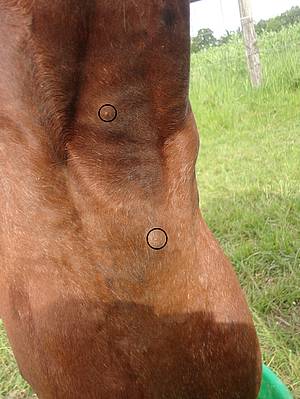
 Figure 1 : tique récoltée
Figure 1 : tique récoltée
La transmission s’effectue par l’intermédiaire de 3 genres de tiques dures : Dermacentor, Rhipicephalus et Hyalomma. Celles-ci s’infestent généralement en ingérant le sang d’un cheval porteur de protozoaires (ou parasites), puis transmettent la maladie à un autre animal par l’intermédiaire de leur salive, lors de la piqure et de leur repas sanguin.
Ces acariens sont actifs toute l’année. On les trouve principalement en lisière de forêts, mais aussi dans les prairies non fauchées et terrains vagues, voire les jardins.
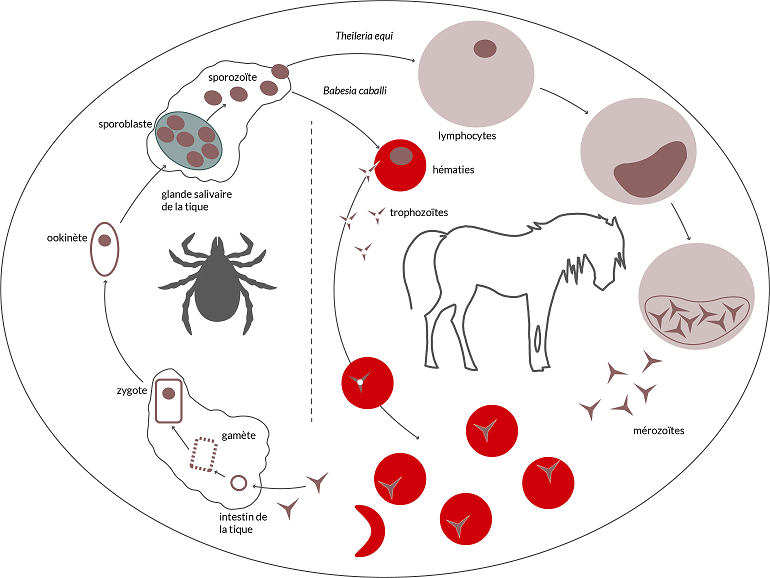
Figure 2 : Cycle de développement de la piroplamose
Transmission
Le cheval peut être contaminé (ce n’est pas systématique), lors de la piqure par une tique porteuse de la babésia, au pré, en promenade… Lorsque cette tique est repue, elle tombe, mue et le stade suivant cherche un nouvel hôte.
A l’exception d’un possible passage transplacentaire, le risque de transmission du parasite est inexistant en l’absence de tique vectrice. La piroplasmose n’est pas une maladie contagieuse car elle ne peut pas se transmettre directement d’un cheval contaminé à un autre sain.

Figure 3 : Pas de transmission directe entre chevaux. © C. Soler
L’homme peut également être « vecteur de propagation » lors d’injections intraveineuses, de transfusion sanguine ou de prélèvement sanguin sur les chevaux, s’il n’utilise pas de seringues et d’aiguilles à usage unique. Il peut y avoir alors contamination d’un animal contaminé à un animal sain par ce biais.
Répartition géographique
Elle est présente sur l’ensemble du territoire français. La moitié sud du pays semble plus touchée mais du fait du réchauffement climatique, son aire de répartition s’étend dans des départements du nord de la France.
Mécanisme pathologique
Les deux protozoaires, Theileria equi ou Babesia caballi, envahissent les hématies (globules rouges) du cheval, s’y multiplient et finissent par les faire éclater, libérant l’hémoglobine contenue.